Bien qu’elles soient bénignes, les verrues virales inquiètent souvent les parents, notamment parce qu’elles peuvent être douloureuses pour les enfants et leur causer un inconfort. Découvrons comment les reconnaître et les traiter et quels conseils de prévention mettre en pratique
Imaginez que vous préparez Thomas à aller nager et que vous remarquez deux petites excroissances sur son pied. Au début, vous pourriez penser à des callosités ou peut-être à de petits éclats coincés dans la peau. Puis, en regardant de plus près, on se rend compte que ces lésions sont dures, légèrement rugueuses, et peut-être avec quelques points noirs au centre. C’est à ce moment-là que surgit le soupçon : « Pourrait-il s’agir de verrues ? ».
Que sont les verrues
Quelles sont les causes des verrues ? Il s’agit de lésions cutanées virales très courantes, notamment chez les enfants, résultant d’une infection par le virus du papillome humain (VPH), un virus très répandu qui pénètre dans la peau par des microcoupures ou des abrasions invisibles à l’œil nu. Une fois à l’intérieur, il modifie le cycle normal des cellules cutanées, qui commencent à se développer anormalement, formant ainsi la croissance typique.
Bien que bénignes, les verrues virales inquiètent souvent les parents : non pas tant à cause du danger en lui-même, mais à cause de l’inconfort esthétique, des douleurs qu’elles peuvent provoquer (notamment au niveau des pieds) et de la crainte d’une contagion au sein de la famille ou à l’école.
Symptômes des verrues
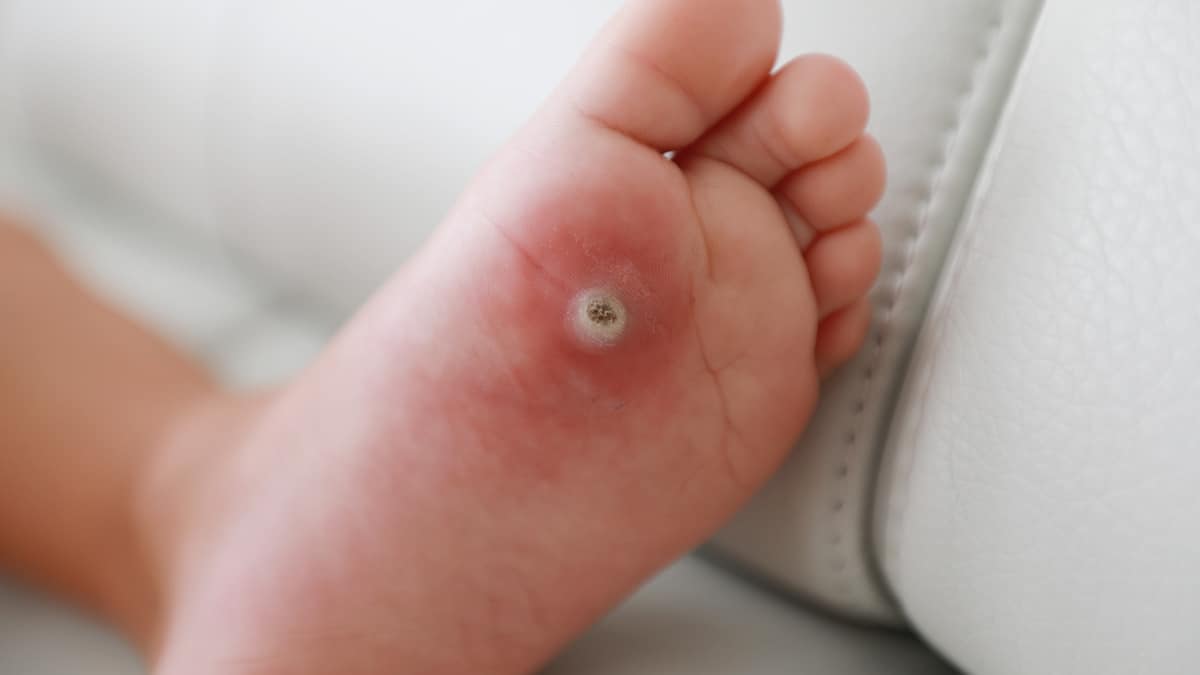
Comment reconnaître les verrues ? Ils peuvent se présenter de différentes manières. Certains sont petits, à peine perceptibles ; d’autres deviennent plus grands et plus gênants. En général, ils ont une surface rugueuse et granuleuse et peuvent être simples ou multiples. Leur couleur varie du blanc au gris jaunâtre en passant par le brun. Un signe caractéristique sont les points noirs qui apparaissent au centre, c’est-à-dire des capillaires thrombosés : les enfants les prennent parfois pour des « graines » ou des « saletés » à l’intérieur de la peau.
Lorsque la verrue est sur le pied, la pression du poids du corps a tendance à la pousser vers l’intérieur, la rendant plate et très douloureuse. Il n’est pas rare que des enfants commencent à marcher sur la pointe des pieds, boitent légèrement ou refusent de faire du sport car la douleur s’aggrave en courant.
Diagnostic des verrues
Reconnaître une verrue n’est pas difficile pour un médecin, alors que pour un parent, le processus peut ne pas être immédiat. Une petite excroissance sur le pied, comme déjà mentionné, peut ressembler à une callosité. Les caractéristiques particulières que nous avons décrites précédemment permettent, avec un œil attentif, de distinguer les verrues virales de nombreuses autres lésions cutanées. En cas de doute, il est toujours préférable de consulter votre pédiatre de confiance.
Localisations fréquentes et diagnostic différentiel
Les verrues apparaissent principalement sur les mains, les pieds, les coudes, les genoux, les jambes, le visage, mais peuvent également se retrouver autour des ongles ou à d’autres endroits plus inhabituels.
Il est important de les distinguer des callosités et callosités, qui sont des épaississements jaunâtres de la peau dus à une pression ou à un frottement, et des autres lésions bénignes comme les kératoses séborrhéiques, typiques de l’adulte.
Alors que les callosités s’améliorent en supprimant la pression (par exemple en changeant de chaussures), les verrues persistent plus longtemps car, comme mentionné, elles sont causées par un virus.
Les verrues sont-elles contagieuses ?
«Il a une verrue. Y a-t-il un risque qu’il attaque également sa petite sœur ? ». Oui, les verrues sont contagieuses, mais toutes les personnes qui entrent en contact avec le virus ne développent pas la lésion. Cela dépend beaucoup de la capacité du système immunitaire à se défendre. Les enfants dont les défenses immunitaires sont très faibles sont particulièrement sensibles aux infections étendues, dans des endroits inhabituels et résistants aux thérapies.
Mode de transmission et auto-inoculation
La contagion peut se produire directement, en touchant une peau infectée, ou indirectement, via des surfaces contaminées telles que les sols humides des piscines et des vestiaires.
Les enfants se propagent souvent les verrues par auto-inoculation : s’ils grattent ou frottent une lésion, le virus peut se « transférer » vers une autre partie du corps.
Facteurs de risque
Certaines situations augmentent le risque de contracter des verrues virales :
- fréquenter des piscines, des gymnases ou des écoles ;
- avez la peau moite ou de petites blessures;
- diminution des défenses immunitaires.
Il n’est donc pas surprenant que les enfants, qui vivent quotidiennement en milieu communautaire, soient parmi les plus touchés par cet événement.
Prévention
Il n’est pas toujours possible d’éviter les verrues, mais certains comportements réduisent le risque :
- portez des pantoufles dans la piscine ou dans les douches publiques ;
- séchez-vous bien les mains et les pieds ;
- ne partagez pas de serviettes, de dossiers ou de ciseaux ;
- apprendre aux enfants à ne pas gratter les lésions et à les recouvrir d’un pansement.
Les verrues et les enfants
Les enfants constituent le groupe le plus touché. Pour eux, les verrues ne sont pas seulement une nuisance physique, mais aussi un problème social. À l’école ou à la piscine, un enfant peut se sentir mal à l’aise face à une verrue visible sur ses mains ou son visage. Certains refusent de se montrer pieds nus, d’autres trouvent des excuses pour éviter les activités sportives.
En particulier, les verrues plantaires sont les plus douloureuses et les plus limitantes pour les enfants. Il est courant que les parents ne s’en aperçoivent qu’au bout de quelques semaines, lorsque l’enfant commence à boiter ou à se plaindre de douleurs lorsqu’il porte des baskets.
Quand contacter le pédiatre
La plupart des verrues ne nécessitent pas de consultation urgente. Cependant, il est conseillé de contacter votre pédiatre surtout si :
- la verrue est très douloureuse ;
- grandit rapidement ou saigne;
- l’enfant en présente plusieurs ;
- On ne sait pas vraiment s’il s’agit d’une verrue.
Le pédiatre saura rassurer les parents, identifier les soins à domicile les plus adaptés ou, si nécessaire, orienter la famille vers le dermatologue.
Types de verrues
Les verrues ne sont pas toutes pareilles. L’aspect clinique varie en fonction du type de virus, de la zone corporelle touchée et de la réponse du système immunitaire.
- Verrue commune (ou « vulgaire »). Elle représente 70% des verrues. Il apparaît comme une petite excroissance ronde ou ovale avec une surface rugueuse. Il comporte souvent les classiques « points noirs » au centre. Elle peut se développer presque n’importe où sur la peau, mais on la retrouve le plus souvent sur les doigts, autour des ongles, sur le dos des mains, des coudes ou des genoux.
- Verrue plantaire. C’est le type de verrue le plus contagieux. Elle est généralement localisée sous la plante du pied, chez les enfants qui marchent pieds nus dans les piscines et les salles de sport. Cela présente également les points noirs classiques et est généralement douloureux ;
- Verrues sur les orteils. Petit mais gênant, facilement confondu avec les callosités.
- Verrues en mosaïque De nombreuses petites verrues rapprochées qui forment une seule plaque. Celles-ci sont également souvent localisées sur la plante du pied, mais ne sont généralement pas douloureuses. Ils sont difficiles à traiter et provoquent souvent des récidives.
- Verrues péri-unguéales. Très fréquentes chez l’enfant, elles touchent souvent plus d’un doigt et provoquent des rechutes. L’habitude de se ronger les ongles favorise sa propagation. Ils peuvent rendre les ongles cassants et être douloureux.
- Verrues plates. Elles surviennent principalement sur le visage, le front, le cou, le dos des mains et des doigts, les bras et les membres inférieurs. Ils sont petits, lisses, brunâtres ou chair et souvent nombreux. Elles se propagent par le rasage et sont plus fréquentes chez les adolescents (on les appelle d’ailleurs aussi « verrues juvéniles »).
- Verrues filiformes. Fréquent sur le visage, fin et allongé avec une base étroite comme des tentacules. Ils sont de la couleur de la peau. D’autres localisations fréquentes se situent sur le cou, les lèvres, les paupières et les narines. Ils sont assez faciles à traiter.
- Verrues génitales. Transmis sexuellement, ils nécessitent toujours des soins médicaux.
- Verrues sur les mains. Très fréquent chez l’enfant, souvent visible sur le dos des doigts.
- Verrues séborrhéiques (ou kératoses séborrhéiques). Contrairement aux verrues, elles ne sont pas contagieuses et ne sont pas causées par un virus, mais sont des excroissances bénignes typiques des adultes, de couleur brun foncé ou noire. Ils ne nécessitent pas de thérapie.
Comment enlever les verrues ?
De nombreuses verrues ont tendance à disparaître spontanément en quelques mois ou années, grâce au travail du système immunitaire. En fait, environ 65 % ont tendance à régresser en 2 ans. Cependant, on ne peut pas toujours attendre : si la verrue est douloureuse, se situe dans une zone délicate ou crée un inconfort psychologique, il existe différents traitements qui peuvent être utilisés pour l’éliminer. Cependant, les rechutes sont très fréquentes et considérées comme normales.
Il n’existe pas de thérapie unique définitive : le choix dépend de facteurs tels que :
- type de peau ;
- nombre, taille, localisation et durée des lésions ;
- présence d’autres maladies cutanées ou systémiques ;
- seuil de douleur.
Chaque thérapie a une efficacité et des effets secondaires différents. Chez les enfants, le traitement doit être efficace et indolore, mais il n’existe actuellement pas de thérapie parfaite pour tout le monde. L’approche à choisir doit donc être réfléchie avec votre pédiatre ou dermatologue. Voyons quels sont les principaux traitements disponibles :
- Acide salicylique. C’est le traitement le plus courant et également disponible sans ordonnance. Appliqué de manière constante, il adoucit et consume progressivement la verrue jusqu’à ce qu’elle disparaisse. Peut produire un léger effet irritant local. Il guérit environ 50 à 75 % des verrues après 6 semaines.
- Produits en vente libre (comme l’acide monochloroacétique). Pratiques pour les formes les plus simples, ils agissent en détruisant progressivement les tissus infectés par le VPH. Ils nécessitent des applications répétées et doivent être manipulés avec prudence pour éviter d’endommager une peau saine.
- Cryothérapie. Elle est réalisée par un dermatologue en cas d’échec des produits topiques, mais constitue souvent le premier choix pour les verrues faciales/génitales. Il s’agit d’utiliser de l’azote liquide ou d’autres agents pour « geler » les verrues. Cela peut être un peu douloureux et nécessite plusieurs séances.
- Diathermocoagulation et électrocoagulation. Procédures ambulatoires qui « brûlent » la lésion avec de la chaleur ou du courant électrique. Utile pour les petites verrues filiformes (par exemple sur le visage).
- Thérapie au laser. Une technique précise et efficace, mais plus coûteuse, réservée aux cas résistants.
- Traitements immunologiques, c’est-à-dire imiquimod, cantharidine, bléomycine, traitement photodynamique. Ils sont utilisés dans les cas particulièrement tenaces ou récurrents, toujours sous surveillance spécialisée.
- Remèdes naturels. Très populaire (ail, aloès, ruban adhésif), mais avec peu de preuves scientifiques de son efficacité. Il peut être utile d’utiliser des bandages souples ou des emplâtres pour limiter le contact des lésions avec le reste de la peau.
En conclusion, une première approche peut être décidée en collaboration avec le pédiatre, qui évaluera la situation et recommandera les traitements à domicile les plus adaptés. Toutefois, dans les cas étendus, résistants ou récurrents, le pédiatre enverra l’enfant chez le dermatologue, qui pourra proposer des solutions ciblées et plus avancées.